Dị dạng thông động tĩnh mạch là một dạng dị dạng mạch máu não phổ biến và bao gồm một đám rối hay nidus của các mạch máu mà ở đó có sự xuất hiện các dòng chảy thông giữa động tĩnh mạch.
Nội dung chính
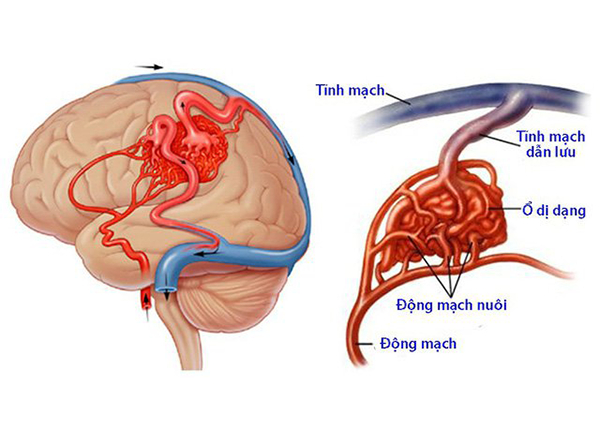
Thuật ngữ dị dạng thông động tĩnh mạch não
Theo bác sĩ Trường Cao đẳng Dược Sài Gòn, dị dạng thông động tĩnh mạch não (CAVMs), còn được gọi là AVM não cổ điển. Bài viết này trình bày dạng cổ điển của dị dạng động tĩnh mạch liên quan đến nhu mô não, còn được gọi là dị dạng động tĩnh mạch màng mềm, khi nó liên quan đến các mạch máu màng mềm.
Trong AVM, động mạch kết nối trực tiếp với tĩnh mạch mà không có giường mao mạch ở giữa, hình thành nên đám rối mạch máu hay nidus chuyển tiếp giữa động mạch nuôi và tĩnh mạch dẫn lưu. Điều này tạo ra một vấn đề được gọi là shunt áp suất cao hay lỗ thông. Tĩnh mạch không có khả năng xử lý áp lực của máu đến trực tiếp từ động mạch. Các tĩnh mạch căng ra và to ra khi chúng cố gắng tiếp nhận thêm máu. Các mạch máu suy yếu có thể bị vỡ và chảy máu và cũng có nhiều khả năng phát triển chứng phình động mạch. Các mô bình thường xung quanh có thể bị tổn thương do AVM “đánh cắp” máu từ các khu vực đó.
Dịch tễ học
Mặc dù dị dạng động mạch được cho là biểu hiện của bất thường bẩm sinh, chúng được cho là phát triển theo thời gian và hiếm khi được phát hiện tình cờ ở trẻ nhỏ. Mặc dù vậy, 1/3 số AVM được chẩn đoán do xuất huyết được xác định trước 20 tuổi. Nhìn chung, AVMs được chẩn đoán ở độ tuổi trung bình là 31 tuổi.
Nhìn chung, AVM được cho là xảy ra ở khoảng 4% dân số nhưng chỉ có triệu chứng ở 12% số người bị ảnh hưởng. Không có khuynh hướng giới tính.
Dị dạng động mạch có xu hướng đơn độc trong đa số các trường hợp (> 95%). Khi có nhiều AVM, các hội chứng kết hợp phải được xem xét, bao gồm: chứng giãn mạch xuất huyết di truyền (hội chứng Osler-Weber-Rendu); hội chứng Wyburn-Mason
Lâm sàng và bệnh học
Lâm sàng: CAVMs là những dị dạng mạch máu có triệu chứng phổ biến nhất. Các phát hiện có thể bao gồm:
• Phát hiện tình cờ ở bệnh nhân không có triệu chứng: 15%
• Co giật: 20%
• Đau đầu
• Các triệu chứng thiếu máu cục bộ do "đánh cắp" máu từ vùng não bình thường
• Xuất huyết: 65%, tỷ lệ mắc 2-3% mỗi năm: nhu mô; khoang dưới nhện; não thất
Bệnh học: Nguồn gốc của dị dạng động tĩnh mạch vẫn chưa chắc chắn, mặc dù chúng được cho là bẩm sinh và có lẽ liên quan đến sự rối loạn điều hòa của yếu tố tăng trưởng nội mô mạch máu (VEGF)
Tỷ lệ mắc bệnh: AVM đơn độc (98%); nhiều AVM (2%): liên quan đến các hội chứng.
Thành phần và vị trí
AVM bao gồm một số thành phần:
• Động mạch nuôi dưỡng
• Nidus (tiếng Latinh có nghĩa là "tổ"): làm teo nhỏ các tiểu động mạch: thủ phạm thực sự; các vòng tĩnh mạch liên kết với nhau
• Tĩnh mạch dẫn lưu
• Nidus được nuôi dưỡng bởi một hoặc nhiều động mạch và được dẫn lưu bởi một hoặc nhiều tĩnh mạch. Các động mạch nuôi được mở rộng do lưu lượng tăng lên, và các chứng phình động mạch liên quan đến dòng chảy đã được biết đến. Phình động mạch tĩnh mạch cũng được gọi là túi tĩnh mạch, cũng được nhìn thấy. Nó có thể chứa vôi hóa loạn dưỡng, một lượng nhỏ mô thần kinh đệm và máu ở các giai đoạn thoái hóa khác nhau.
Vị trí:
• Trên lều: ~ 85% (trên bề mặt (2/3); sâu (1/3))
• Dưới lều: ~ 15%
Phân loại và xếp hạng:
• AVM não có thể được chia thành hai loại: nidus nhỏ, nidus khuếch tán
• Các hệ thống chấm điểm Spetzler-Martin AVM liên quan của hình thái và vị trí đến nguy cơ phẫu thuật.

Đặc điểm hình ảnh
Các kỹ thuật hình ảnh Y học bao gồm: CLVT, DSA, MRI, MRA
CLVT:
• Chẩn đoán có thể khó khăn trên CT không tiêm thuốc cản quang. Nidus có mật độ máu và do đó thường có tỷ trọng cao hơn so với não liền kề. Có thể thấy các tĩnh mạch dẫn lưu mở rộng. Mặc dù chúng có thể có kích thước rất lớn, nhưng chúng không gây ra bất kỳ hiệu ứng khối nào trừ khi chúng chảy máu.
• Sau khi dùng thuốc cản quang, và đặc biệt là với CTA, chẩn đoán thường dễ dàng, với các động mạch nuôi, tĩnh mạch dẫn lưu và nidus xen vào giữa xuất hiện như là "túi giun". Giải phẫu chính xác của các mạch nuôi và tĩnh mạch dẫn lưu có thể khó xác định, do đó, chụp mạch vẫn là cần thiết.
Chụp mạch (DSA):
• Vẫn là tiêu chuẩn vàng, nó có thể xác định rõ ràng vị trí và số lượng các mạch nuôi và kiểu dẫn lưu. Lý tưởng nhất là chụp động mạch được thực hiện trong một hệ thống hai mặt phẳng với tốc độ thu nhận cao, vì quá trình tạo shunt có thể diễn ra rất nhanh.
• Trên chụp mạch, AVM xuất hiện dưới dạng một khối có động mạch nuôi mở rộng được đóng gói chặt chẽ để cung cấp cho nidus trung tâm. Một hoặc nhiều tĩnh mạch bị giãn nở dẫn lưu nidus và sự mờ đi bất thường của các tĩnh mạch xảy ra trong thì động mạch (dẫn lưu tĩnh mạch sớm), đại diện cho nhánh nối.
MRI:
• Dòng chảy nhanh tạo ra khoảng trống dòng chảy, dễ dàng nhìn thấy trên T2W. Có thể thấy rõ các biến chứng, bao gồm xuất huyết trước đó và phù kế cận.
• MRA:
• Chụp MR mạch máu cản quang thường hữu ích để loại trừ các thành phần tụ máu khi AVM có biến chứng xuất huyết cấp tính cần được phát hiện trên hình ảnh.
Điều trị và tiên lượng
Các lựa chọn điều trị và tỷ lệ biến chứng được quyết định một phần bởi phân độ Spetzler-Martin. Nói chung, ba tùy chọn có sẵn là: vi phẫu cắt bỏ, gây tắc nội mạch, xạ phẫu
Đôi khi, AVM được biết là tự giới hạn, thường là trong trường hợp xuất huyết nội sọ, dẫn đến khối máu tụ chèn ép tĩnh mạch và huyết khối. Nguy cơ xuất huyết hàng năm đối với AVM không được điều trị là 2-3%, do phình mạch liên quan đến dòng chảy, phình mạch nội sọ, hoặc huyết khối tĩnh mạch (hiếm gặp).
Sau khi bị xuất huyết, nguy cơ bị chảy máu tái phát trong 12 tháng tới lên đến 18%
